この記事のまとめ
ヤコブセン症候群は、特徴的な顔立ちや先天性心疾患、出血性疾患、知的障害を伴う稀な遺伝性疾患です。この記事では、原因、症状、診断方法から管理方法まで、幅広い情報をわかりやすくお届けします。
疾患概要

ヤコブセン症候群(Jacobsen syndrome、JS)は、1973年にJacobsen氏によって初めて報告され、85%のケースでは自然発生的(de novo)に起こるとされています。発生率は、出生5万人に1人から10万人に1人と推定されており、女性の患者が男性よりも多く(全体の約70%)、その発症率が高いことが知られています。
ヤコブセン症候群の臨床症状は個人によって大きく異なります。欠失の範囲や位置によって症状の重さが変わる一方で、いくつかの特徴的な症状は共通して見られます。これには、出生前および出生後の発育遅延、知的障害、精神運動発達の遅れが含まれます。また、広い鼻梁、口角が下がった口、小さな顎といった特徴的な顔立ちも診断の手がかりとなることがあります。
ヤコブセン症候群の代表的な特徴の一つが「パリ・トルソー症候群」と呼ばれる出血性疾患です。この症状は患者の88.5%に見られ、生まれたときから血小板減少症(血小板数が少ない状態)が見られます。また、血小板減少症はリンパ球減少症(リンパ球数の低下)を伴うことがあり、これは免疫不全の可能性を示しています。このため、感染症にかかりやすく、まれに複合免疫不全症候群と関連する場合もあります。
さらに、ヤコブセン症候群には多くの医療的な合併症が関連しています。先天性心疾患(心室中隔欠損や肺動脈弁狭窄など)がよく見られるほか、腎臓、消化管、生殖器、骨格の構造的な異常も報告されています。一部の患者では、中枢神経系の異常、視覚や聴覚の障害、ホルモンの不均衡も見られます。また、免疫系の欠陥が原因で、攻撃的ながんの発生リスクが高いことも知られています。複合免疫不全症候群と関連する場合もあります。

病因と診断の方法
ジャコブセン症候群は、11番染色体の長腕(11q)の一部が欠失することによって引き起こされる遺伝性疾患です。ほとんどの欠失は「末端欠失」と呼ばれるもので、染色体の端まで欠失が及びます。欠失の大きさは通常約7〜16メガベース(Mb)で、開始地点(近位ブレークポイント)は11q23.3サブバンド内またはその外側に位置し、染色体の末端であるテロメアまで続きます。一部のケースでは、7Mb未満の小さな末端欠失やこの領域内の中間欠失が見られ、これにより「部分的ジャコブセン症候群」と呼ばれる軽度の形態となることがあります。まれに、欠失のブレークポイントがFRA11B脆弱部位に位置する場合があり、一部の細胞だけが欠失を持つモザイク型のケースも報告されています。この場合、症状が軽減される可能性があります。
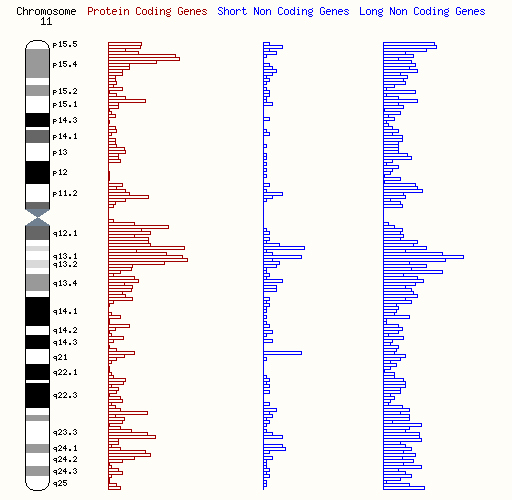
ジャコブセン症候群の診断は、特徴的な臨床症状を基に行われ、遺伝子検査によって確認されます。一般的に使用される方法として、アレイ比較ゲノムハイブリダイゼーション(array CGH)があり、この方法で欠失を特定します。また、蛍光in situハイブリダイゼーション(FISH)も診断の確認に使用されます。出生前診断としては、羊水や絨毛サンプルのゲノムDNAをarray CGHで解析することで可能です。また、母親の血液中に含まれる胎児のDNAを調べる非侵襲的出生前検査(NIPT)でも、ジャコブセン症候群のような染色体欠失を検出できる可能性がありますが、この疾患に対するNIPTの信頼性はまだ完全には確立されていません。
ジャコブセン症候群の約90%は、親からの遺伝ではなく自然発生的(de novo)に起こります。残りのケースでは、欠失が親から遺伝する場合があります。これは、親のいずれかが均衡型染色体転座(子どもに不均衡型転座を引き起こす可能性がある)を持っている場合や、親が11q末端欠失を持っている場合に発生します。DNAシークエンシング技術や非侵襲的出生前検査の進歩により、遺伝的異常を検出するための正確で信頼性の高い選択肢が提供され、母体や胎児の健康を損なうことなく、早期診断を望む家族にとってより安全な方法が利用可能になっています。

疾患の症状と管理方法
ヤコブセン症候群(Jacobsen syndrome, JS)は、11番染色体の長腕(11q)の一部が欠失することで引き起こされる稀な遺伝性疾患です。この疾患は症状の範囲が広く、欠失の大きさや位置によって重症度が異なります。主な症状として、頭蓋顔面の異常、先天性心疾患、知的障害、行動上の問題、そして重度の出血性疾患が含まれます。さらに、多くの患者には腎臓や泌尿生殖器の構造的異常、慢性的な便秘、免疫不全などが見られ、これらが疾患管理の複雑さを増しています。
JSの患者には特徴的な顔立ちが見られます。これには、頭蓋の変形、眼間隔が広い(遠位眼間隔)、まぶたが垂れ下がる(眼瞼下垂)、眼組織が欠損する(コロボーマ)、目尻が下がる(眼裂の傾斜)、内眼角贅皮、広い鼻梁、短い鼻、V字型の口、小さく低い位置にある後ろ向きの耳が含まれます。また、頭蓋骨の早期癒合(頭蓋縫合早期癒合症)が見られる場合もあり、早期の外科的治療が必要になることがあります。
JSの代表的な症状の一つに「パリ・トルソー症候群」と呼ばれる出血性疾患があります。この症状は患者の約88.5%に見られ、生まれた時点で血小板数が少ない(血小板減少症)状態が特徴です。成長とともに血小板数が増える場合もありますが、血小板の機能的な異常は生涯にわたり続き、出血リスクが高い状態が残ります。患者は簡単にあざができたり、小さな怪我でも長時間出血したり、内出血のリスクを抱えることがあります。定期的な凝固検査が重要で、手術の前後や重症例では血小板輸血が必要です。また、血小板機能に影響を与える薬(例えばイブプロフェン)は避けるべきであり、デスモプレッシン点鼻薬が急な出血の管理に役立つことがあります。
JSの患者の多くには心室中隔欠損などの深刻な心疾患が見られ、新生児期に手術が必要になることが多いです。これらの心疾患は特に生後2年以内の合併症や死亡の主要な原因となっています。ほとんどの患者は軽度から重度の知的障害を持ち、精神運動の発達遅延が伴います。ADHD、自閉スペクトラム特性、感情的な問題などの行動上の課題も一般的であり、発達専門家や療法士の支援が求められます。
新生児期には摂食困難が一般的で、チューブによる栄養補給が必要になる場合があります。成長遅延も一般的で、多くの子どもが成長ホルモン不足により低身長を示します。成長ホルモン療法は選択肢の一つですが、JS患者は腫瘍リスクが高まる可能性があるため、慎重に検討する必要があります。免疫不全により、JSの子どもたちは幼少期に再発性の感染症にかかりやすくなります。リンパ球減少症(リンパ球数の低下)もこの脆弱性を助長します。

患者は以下のような追加的な医療的課題に直面する場合があります。腎臓および泌尿生殖器の異常(例:男性の停留精巣)、消化器系の問題(幽門狭窄や慢性便秘など)、眼の異常(斜視など)が挙げられます。未治療の斜視は弱視を引き起こす可能性があるため、早期の手術が必要です。甲状腺ホルモン欠乏症も見られ、ホルモン補充療法が必要です。
JSの管理は多分野にわたり、患者個々のニーズに合わせた包括的なケアが求められます。出血リスクを考慮し、定期的な血小板機能のモニタリングが必要であり、手術前には予防的な血小板または全血輸血が推奨されます。言語療法、理学療法、作業療法、行動療法を含む包括的なプログラムが、認知および運動スキルの向上に役立ちます。心疾患は早期の外科的介入が必要な場合があり、整形外科の問題(頭蓋骨や関節の異常など)は個別に治療計画を立てることが推奨されます。斜視や眼瞼下垂(重度のまぶたの垂れ下がり)は、合併症を防ぐために1歳までに手術で矯正する必要があります。感染症リスクの高い患者には適切な治療と予防接種が推奨され、甲状腺ホルモンの欠乏には補充療法が必要です。
JSの患者には生涯にわたる医療フォローアップが必要です。専門医による定期的な評価を通じて、新たな問題の早期発見と適切な対処が可能になります。ヤコブセン症候群の管理には、包括的なケアと家族のサポートが重要であり、適切な治療を受けることで患者の生活の質を向上させることができます。
将来の見通し
ヤコブセン症候群(Jacobsen syndrome, JS)は、新生児期や乳児期に特に深刻な健康問題を伴う疾患であり、これらの時期における合併症が、歴史的に死亡原因の主な要因となってきました。先天性心疾患、血小板減少症による重度の出血、免疫不全が最も一般的な死因として挙げられます。早期診断は極めて重要であり、適切なタイミングで命を救うための介入が可能となります。このような介入には、重度の出血を防ぐためのリスクの高い状況での予防的な血小板輸血、命に関わる感染症を防ぐための抗生物質や静脈内免疫グロブリン(IVIG)の投与、複雑な先天性心疾患に対する早期の医療的または外科的治療が含まれます。場合によっては、脳動脈瘤など生命を脅かす可能性のある異常を特定するための脳画像検査が行われることもあります。
JSの予後は個人によって異なります。重度の心臓奇形や出血合併症を持つ子どもの中には、新生児期を生き延びることができない場合もあります。一方で、新生児期を乗り越えた子どもたちには、この症候群に関連する複雑な症状や状態を管理するために、継続的な医療ケアや介入が必要となります。知的障害はJSの一般的な特徴であり、その重症度は軽度から重度までさまざまです。
JSの患者の平均余命は依然として不明ですが、医療の進歩により多くの患者の予後が改善されてきました。これまでに知られている最長寿のJS患者は少なくとも45歳まで生存しており、適切な管理があれば長期間の生存が可能であることを示しています。JS患者の医療および発達ニーズに対応するためには、定期的なモニタリングと多分野にわたる専門チームによる治療が欠かせません。このような長期的なケアは、患者の生活の質と全体的な健康状態を支えるために極めて重要です。

もっと知りたい方へ
【写真あり・英語】ユニーク(Unique)によるヤコブセン症候群に関する情報記事
引用文献
- Mattina, T., Perrotta, C. S., & Grossfeld, P. (2009). Jacobsen syndrome. Orphanet Journal of Rare Diseases, 4(1), 9. https://doi.org/10.1186/1750-1172-4-9
- Jatczak-Gaca, A. (2023). Hematological aberrations in patient with Jacobsen syndrome. Acta Haematologica Polonica, VM/OJS/J/96831. https://doi.org/10.5603/ahp.96831
- Ono, J., Hasegawa, T., Sugama, S., Sagehashi, N., Hase, Y., Oku, K., … Okada, S. (2008). Partial deletion of the long arm of chromosome 11: ten Japanese children. Clinical Genetics, 50(6), 474–478. doi:10.1111/j.1399-0004.1996.tb02715.x
- Orphanet. (Last updated March 2020). Jacobsen syndrome. Reviewed by Prof. Paul GROSSFELD. Retrieved from https://www.orpha.net/en/disease/detail/2308?name=Jacobsen&mode=name
- Perez, G., Barber, G. P., Benet-Pages, A., Casper, J., Clawson, H., Diekhans, M., Fischer, C., Gonzalez, J. N., Hinrichs, A. S., Lee, C. M., Nassar, L. R., Raney, B. J., Speir, M. L., van Baren, M. J., Vaske, C. J., Haussler, D., Kent, W. J., & Haeussler, M. (2024). The UCSC Genome Browser database: 2025 update. Nucleic Acids Research, gkae974. https://doi.org/10.1093/nar/gkae974
- Harrison, P. W., Amode, M. R., Austine-Orimoloye, O., Azov, A. G., Barba, M., Barnes, I., Becker, A., Bennett, R., Berry, A., Bhai, J., Bhurji, S. K., Boddu, S., Branco Lins, P. R., Brooks, L., Budhanuru Ramaraju, S., Campbell, L. I., Carbajo Martinez, M., Charkhchi, M., Chougule, K., … Yates, A. D. (2024). Ensembl 2024. Nucleic Acids Research, 52(D1), D891–D899. https://doi.org/10.1093/nar/gkad1049