妊娠7週目に超音波(エコー写真)でダウン症が分かるって本当?
残念ながら、妊娠7週目に超音波(エコー写真)でダウン症が分かるというのは正しくありません。
そもそも超音波(エコー写真)では、ダウン症の特徴を観察することができるだけであって、赤ちゃんがダウン症であるという確定診断はできません。ダウン症の特徴について超音波(エコー写真)で診断できるようになるのは、早くても妊娠11週以降とされています。
ダウン症について
そもそも、ダウン症とはどんな病気なのでしょうか?ダウン症についての正しい知識をおさらいしておきましょう。
ダウン症とは
ダウン症(21トリソミー)は、21番目の染色体が通常より1本多くなることで現れる染色体異常症のひとつで、新生児で最も頻度の多い遺伝子疾患です。ダウン症、ダウン症候群という名前は、最初の報告者であるジョン・ラングドン・ダウン医師にちなんで名付けられました。
染色体という細胞内の異常のため、筋肉や内臓の発達に影響を及ぼすことも多く、発達の遅れには早い段階でサポートをしていく必要があります。
ダウン症の特徴
ダウン症には、特徴的な見た目の他、知的・身体的発達の遅れや他の病気の合併などがあります。
ダウン症 身体的特徴
ダウン症の赤ちゃんは、さまざまな見た目の特徴を持っています。頭が小さく後頭部が扁平であること、顔は広くのっぺりとしていること、つりあがった目と低い鼻が特に目立ちます。首の後ろの皮膚が余っていることが多いです。耳は小さくて丸く、頭の低い場所にあります。
手の指は短く、小指の関節は通常の3個ではなく2個しかなく、内側に曲がっているのが見られます。手のひらのしわは横に1本しかないことが多いです。指紋が円ではなく横に流れる模様が多発することがあります。
また、全般的に身長が低く、肥満になるリスクが高いのも特徴の一つです。
ダウン症 知能・精神的特徴
知能指数(IQ)は個人差があるため一概には言えませんが、通常の子供のIQを100とした場合、ダウン症の小児の平均値は50ほどです。
行動面では、注意欠如や多動症、自閉的行動(同じことを何度も繰り返すなど)などが見られることも多いほか、うつ病のリスクが比較的高いことが知られています。
ダウン症 その他の特徴
ダウン症の約半数が心臓病を合併しています。特に多いのが、心臓の各部屋を仕切る壁がうまく造られない病気(心内膜床欠損や心室中隔欠損症など)です。
そのほか、十二指腸閉鎖、鎖肛などの消化器系の病気の合併も多く、場合によっては生まれてすぐに手術が必要になることがあります。また斜視や難聴、甲状腺機能障害などの合併もよく見られます。筋肉の力が弱いため物を飲み込む力も弱くなり、ミルクをうまく飲めなかったり、離乳食をうまく食べることができないことがあります。
かつては短命と考えられていましたが、現代では診断精度や医療技術の向上などにより、日本での平均寿命は60歳ほどまで伸びているようです。主な死因は心臓病と肺炎となっています。

ダウン症の診断
ダウン症の診断は、血液検査で染色体異常があることを確認することで行われます。胎児の場合は、母体の羊水検査もしくは絨毛検査で胎児の染色体検査を行います。ただし羊水検査もしくは絨毛検査は検査による流産の危険性がありますので、超音波検査やNIPT(新型出生前診断)などのスクリーニング検査で染色体異常の可能性を指摘された場合に実施することが多いです。
ダウン症は遺伝する?
ダウン症は、標準型(約95%)、転座型(約3%)、モザイク型(約2%)の3つに分けられます。このうち遺伝が確実にわかっているのは転座型の約半分、つまりダウン症全体のおよそ1.5%程度です。
超音波(エコー写真)で見えるダウン症の特徴
超音波(エコー写真)で見えるダウン症の特徴は、妊娠の時期によって異なります。ただし、赤ちゃんの頭殿長(CRL)が45mmを超えないと正確な観察は難しいので、おおむね妊娠11週以降が超音波エコー検査の良い適応となります。
エコー検査で赤ちゃんにダウン症の特徴が確認されると、担当の医師より妊婦さんやパートナーにその結果の詳細を告げられることでしょう。
では、エコー検査で確認することができるダウン症の特徴を解説していきます。
エコー検査とは?
エコー検査とは妊娠週数に応じて、赤ちゃんが元気がどうか、成長過程に正常から逸脱したところがないかを確認するために行う、超音波検査をさします。
現在、よく使われているのが2D(Two Dimensional)の平面的なエコー検査で、妊娠初期には膣に器械を入れて検査(経膣法)が行われ、妊娠の中期には経腹法といって妊婦さんのお腹に器械を当てて検査が行われます。
最近では、赤ちゃんが立体的に観察可能な3D(経腹法)や3Dエコーを動画で見ることができる4Dの超音波検査も行われていることをご存知の方も多いに違いありません。
いずれの検査でも、ダウン症の特徴を検査で観察することが可能であったとしても、赤ちゃんがダウン症であるとの確定的な診断は行えません。
妊娠初期に超音波(エコー写真)でダウン症と見られる特徴
妊娠初期(妊娠13週6日まで)にかけての主な特徴は、以下の所見があれば、ダウン症をはじめとした染色体異常の可能性があります。
これらの検査を胎児ドックとして提供している病院もあります。
首のうしろのむくみ(浮腫)
妊娠初期のエコー検査で見られるダウン症の特徴の1つに、赤ちゃんの頸部(首)のうしろにある皮下組織に観察されるむくみ(浮腫)が挙げられ、むくみの部分の画像は黒く抜けて観察されます。
むくみは英語のNuchal Translucencyの略語として「NT」や正式名称として「胎児後頸部皮下透明領域」とも呼ばれ、診察のときは「エヌティ」という言葉を妊婦さんも耳にすることが多いです。
むくみがなぜ観察されるのか
初期の妊娠中に観察される頸部後方のむくみは、実はすべての赤ちゃんに見られる生理的にある現象です。
まだ体の循環機能が未発達のため、一時的に血液やリンパ液の流れの悪化がみられ、妊娠11週〜13週ころの赤ちゃんに発育ともにむくみが大きくなる傾向が生じます。
循環機能が発達した妊娠16週〜18週頃には、むくみが自然と消えてしまう赤ちゃんが多いでしょう。
NTを測る妊娠週数はいつ?測り方は?
NTを測る妊娠週数は、正確には妊娠11週0日〜13週6日までの間に行われ、NTの幅が最も大きいところが計測されます。
NTを正確に測るには、下記の条件(赤ちゃんの成長・正確に測るための方法など)を満たすことが大切です。
- CRL(赤ちゃんの頭からお尻までの長さ)が45〜84mmの範囲である
- 赤ちゃんの頭と胸がエコー画面の全体に十分拡大して写されている
- 体を左右等分にする面(正中矢状面)でNTが最も大きい部位を計測している
NTの計測を実施する医師によっても、計測する方法や熟練度によって計測値には違いが出てきます
さらに、赤ちゃんの首が過度に伸びた状態だとNTは厚く、逆に首が曲がった状態だとNTが薄くなり、正確にNTを測ることが難しい場合も出てきます。
ダウン症が疑われるむくみとは
検査で観察したむくみの計測値が、妊娠の初期から後期にかけて大きくなるほど、染色体の異常や心臓の機能や形態に異常を持つ赤ちゃんの頻度が高くなることがわかっています。
妊娠11週にみられるNTの平均は0.12cm、妊娠14週は0.15cmとなります。
赤ちゃんがダウン症である確率は、NTの計測値以外にも妊婦さんの年齢が上になるほど高くなります。
繰り返しとなりますが、NTの値が大きくてもダウン症とは違う別の病気の可能性がある、染色体などの異常が見られない赤ちゃんも多く存在するといったことがあるのを忘れてはいけないでしょう。
NTを調べる検査はダウン症の確定的な診断にはならず、さらに羊水検査などが必要となります。
手足の長さが一定水準より短い
エコーで見られる赤ちゃんの手足の長さが、一定の水準よりも短いときにもダウン症が疑われる特徴となります。
とくに基準となるのがFL(大腿骨長)といわれる、赤ちゃんの大腿部(太もも)の骨の長さです。
FLが短いと赤ちゃんの発育が遅かったり、染色体異常や骨系統の疾患を持っていたりする可能性が考えられますが、NTの値を測るときのように染色体異常を持っていない赤ちゃんであることも少なくありません。
一方で、ダウン症をはじめとする染色体に異常を持つ赤ちゃんには、身長に対して手足が明らかに短い・手足の奇形などがみられることも多くなります。
頭が大きい
赤ちゃんの頭の大きさでダウン症を推測することも可能となります。
頭の大きさの判断には、頭の骨の横幅(BPD=Biparietal Diameter)を測ることで、ダウン症の可能性を推し量ることも可能ですが、頭の横幅よりも縦の長さであるFOD(=Front Occipital Diameter)が短くなる傾向も指摘されており、それがダウン症であるかどうかの可能性を図る判断材料になるとも言われています。
頭の大きさを測るときには、正確な計測の見方として、頭の横幅と縦幅の値の2つの平均の値が、妊娠初期から後期にかけて大きくなっていくと、ダウン症が疑われる要因になります。
心臓の病気
約半数のダウン症の赤ちゃんは、心臓に病気がみられると言われており、エコーにおいて心臓の音や形に異常があればダウン症の可能性が考えられます。
具体的にみられる症状として、心臓内にある三尖弁(右心房と右心室の間にある弁)に血液の逆流があると、先天性の心臓疾患を疑います。
以上のような状態が、妊娠11週〜13週にかけて赤ちゃんに観察されると、ダウン症の確率が高まります。
さらに、赤ちゃんの心臓を詳しく検査するには「胎児心臓エコー検査」と呼ばれる、心臓超音波精密検査が行われます。
特徴的な顔
エコーでは、ダウン症の赤ちゃんに特有の顔が見られることも挙げられます。
とくに鼻の骨がエコーで見られるかどうか、骨化に遅れがみられないかなどをみていきます。
鼻の骨が見られない・鼻の骨が薄い・鼻の骨の成長に遅れある、CRL(頭からお尻までの長さ)が45〜84mmまで成長したときのエコーで鼻の骨が見られないといった状況だと、ダウン症である確率が高まります。
ただ、CRLがまだ小さい場合は、CRLがさらに大きくなった時点で再度検査を行って観察することになるでしょう。
他に見られる顔の特徴としては、顔全体が平坦・表面的であったり、唇が見えず口が曖昧な形であったりする場合も、ダウン症が疑われることもあります。

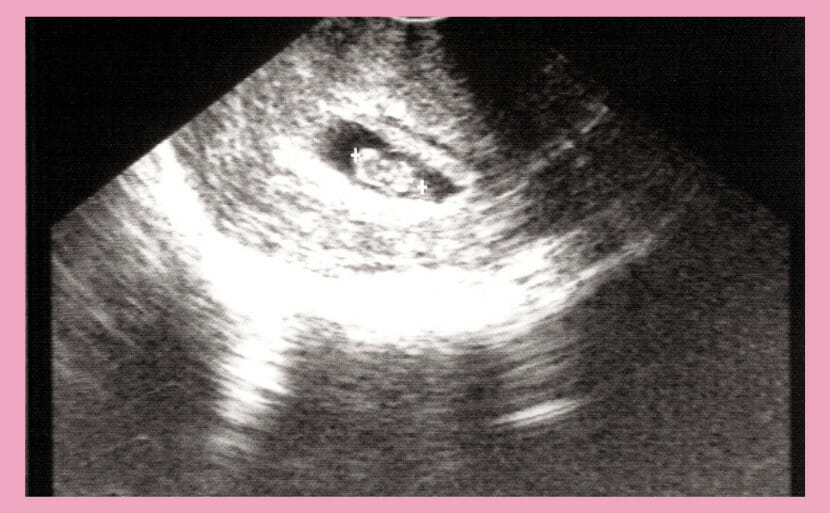
妊娠7週目のエコー写真です。
妊娠中期に超音波(エコー写真)でダウン症と見られる特徴
妊娠中期(妊娠18〜22週)頃に行う超音波(エコー写真)では、そろそろ赤ちゃんのさまざまな臓器の観察ができるようになってきます。初期で見られた頭の大きさや手足の短さはもちろんのこと、心臓の生まれつきの病気(先天性心疾患)や口唇口蓋裂などの特徴が見られます。
超音波エコー写真でダウン症が疑われたら、NIPT(新型出生前診断)を
エコー検査でダウン症の特徴を観察することは可能です。
しかし、その結果から「ダウン症」であると確定的に診断することはできません。
妊婦さんの血液を採って検査をする母体血清マーカー検査(クワトロテスト)やNIPT(新型出生前診断)、診断をより確定的にする羊水検査等を受けるかどうかを妊婦さんやパートナーは考えることになるでしょう。
妊娠初期の超音波エコー写真でダウン症が疑われたら、NIPT(新型出生前診断)を受けて、本当にダウン症を含めた染色体異常の可能性があるのかどうかを確認することをお勧めします。
NIPT(新型出生前診断)とは
NIPT(新型出生前診断)は、お母さんの血液の中に含まれる赤ちゃんのDNAの断片を解析して染色体の異常があるかどうかを判断する検査方法です。検出率99%(陰性的中率99.99%)とより精度が高いのが特徴です。陰性的中率が高いということは、検査を受けて、特定の異常(例えば21トリソミーなど)がないと言われた場合に、実際は赤ちゃんにその異常があったという確率が極めて低いということです。
ただし、NIPT(新型出生前診断)はあくまで病気の可能性があるかどうかのふるい分け(スクリーニング)のための検査です。確定診断のためには羊水検査を受けなければいけません。
施設によってはNIPT(新型出生前診断)を受けるために年齢などの条件を設けているところもあるようですが、ヒロクリニックNIPTではアメリカ産婦人科学会のNIPT(新型出生前診断)に対するガイドラインに基づき、検査に年齢の制限を設けておりません。
NIPT(新型出生前診断)の検査方法
NIPT(新型出生前診断)はお母さんの腕からの採血で検査ができます。流産のリスクがなく安全な検査です。
NIPT(新型出生前診断)の検査費用
NIPT(新型出生前診断)には健康保険は使えず自費となるため、費用が高いのが難点です。検査費用は医療機関および検査項目によって異なりますが、おおよそ5~24万円です。
ヒロクリニックNIPTでは、ご要望と予算に合わせてさまざまなコースを用意しておりますので、予約の際にお気軽にご相談ください。
出生前診断は医療費控除の対象外になりますので、ご注意ください。というのも、医療費控除の対象は「診療・治療を伴う医療行為」のみと定められており、検査のみの出生前診断は、人間ドックや健康診断と同じく、治療行為として認められていないからです。
NIPT(新型出生前診断)を受ける際に気を付けること
NIPT(新型出生前診断)を受ける際には、検査の期限に注意が必要です。もし陽性となった場合に確定検査を受けられる場合は、羊水検査が16~18週での検査となっています。したがってNIPT(新型出生前診断)はその前に結果を出さなくてはならず、ヒロクリニックNIPTでは、16週目までの検査をおすすめしております。ちなみにヒロクリニックNIPTは、エコー検査で妊娠を確認後すぐに検査可能です。ご予約は出産予定日がわかったらすぐにお取りできます。
年代別ダウン症発症の確率
ダウン症の子どもが生まれてくる確率はおよそ1,000人に1人(0.1%)とされています。正確な確率は母親の出産時の年齢によって異なりますが、基本的には年齢とともに確率が上がり、40歳以上の高齢出産では1%以上となります。
20代出産のダウン症発症の確率
20代妊婦ではダウン症の赤ちゃんを出産する確率は非常に低く、およそ1667分の1(0.060%)とされています。
30代出産のダウン症発症の確率
30代妊婦がダウン症の赤ちゃんを出産する確率はおよそ952分の1(0.105%)です。35歳妊婦から確率が上がり、およそ378分の1(0.260%)となっています。
40代出産のダウン症発症の確率
40歳の妊婦がダウン症の赤ちゃんを出産する確率は、およそ106分の1(0.943%)です。年齢が上がるごとに確率は上昇し、41歳でおよそ86分の1(1.163%)、43歳でおよそ50分の1(2%)、そして45歳ではおよそ30分の1(3.333%)となります。
45歳を超えると確率は飛躍的に上がり、47歳でおよそ18分の1(5.556%)、49歳ではなんとおよそ11分の1(9.091%)もの確率で、ダウン症の赤ちゃんが産まれます。

赤ちゃんがダウン症と診断されたら
赤ちゃんがダウン症であると診断されたら、まずは両親そろって主治医からしっかりとした説明を受けましょう。産むと決めた場合には、出産後すぐに対応する必要がある合併症がないかをきちんと評価するとともに、地域の親の会(日本ダウン症協会)など、ダウン症児とその家族のサポートを行っている団体などと連絡を取ると良いでしょう。
残念ながら中絶を選択する場合は、妊娠22週未満に手術を実施する必要があります。
まとめ
以上、妊娠7週目の超音波(エコー写真)でダウン症の診断はつけられるのか、ダウン症の超音波の特徴とともに、ダウン症の特徴のおさらいを行いました。
この記事で解説したダウン症の赤ちゃんに見られる特徴がエコーで見られても、その特徴だけを判断して、ダウン症と確定するわけではありません。
検査を行った医師からダウン症の特徴を告げられたら、検査結果の意味やこれから希望すれば受けられる、次の検査の説明などをしっかりと受けましょう。
次の検査として挙げられるのは、母体血清マーカーテスト(クワトロテスト)、NIPT(新型出生前診断)、羊水検査などが挙げられます。
パートナーともよく話し合い、検査を受けるかどうかの意思決定が難しく感じたら、専門の遺伝カウンセリングを受けることもできますので、医師に相談をしてください。
妊娠したら、元気で健康な赤ちゃんを産みたいと思うのは当然のことです。
そのような思いがあるからこそ、健診のエコー検査で赤ちゃんにダウン症の特徴が見られたら動揺することもあると思いますが、過度に心配する必要はありません。
ダウン症の特徴がみられたときに次にできる行動としては、検査の結果を正しく評価し、これからの検査について詳しく説明してくれる医師や遺伝カウンセリングに相談することが最も望ましいといえます。
専門家に相談しながら、妊婦さんやパートナーが納得して検査を受ける・受けないを決めることができるかどうかが、何よりも大切になるでしょう。
特に高齢出産などでダウン症が心配、という場合には、超音波検査とともにNIPT(新型出生前診断)を上手に利用して、不安なく出産を迎える体制を整えましょう。
記事の監修者

岡 博史先生
NIPT専門クリニック 医学博士
慶應義塾大学 医学部 卒業

 中文
中文