この記事の概要
勃起不全(ED)は多くの男性が経験する健康問題であり、年齢や生活習慣、基礎疾患と密接に関連しています。本記事では、EDの世界的な有病率、心理的要因、心血管疾患との関係、治療法について最新の研究をもとに詳しく解説します。EDを健康リスクの指標として考え、早期の対策を講じましょう。
EDは決して珍しい疾患ではありません
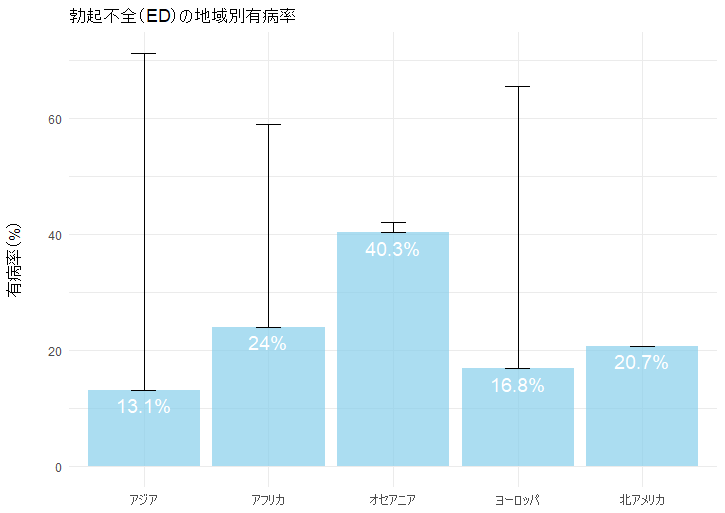
勃起不全(Erectile Dysfunction, ED)は、満足のいく性交に十分な勃起を達成または維持できない状態と定義される。EDの有病率は国や地域によって異なり、調査方法や対象年齢の違いによって大きく影響を受ける。推計によれば、北アメリカでは約20.7%、ヨーロッパでは16.8~65.4%、アジアでは13.1~71.2%、オセアニアでは40.3~42%、アフリカでは24~58.9%の男性がEDを経験しているとされる。
このように、EDの有病率は地域や調査条件によって大きく異なり、一概に比較することは難しい。しかし、いずれの地域においても一定の割合の男性がEDを経験していることは確かであり、年齢や生活習慣、健康状態などの要因が影響している可能性が高い。
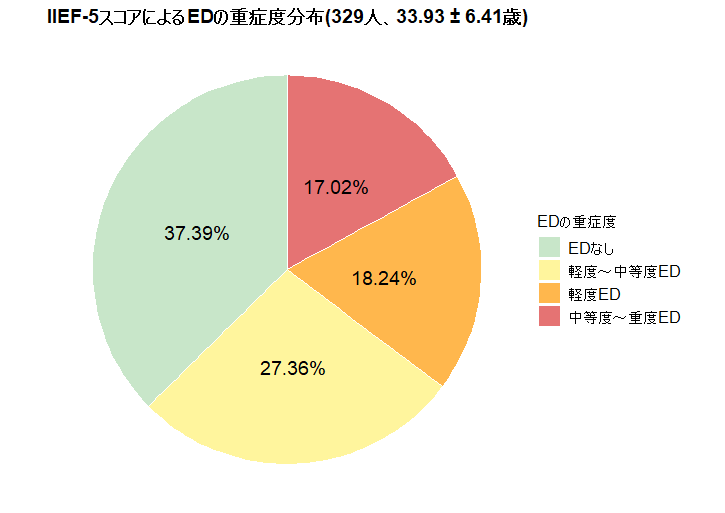
COVID-19パンデミックの期間中に実施された横断研究では、日本の若年男性におけるうつ、不安、および生活の質(QOL)を評価することを目的とした。本研究では、329名(平均年齢33.93±6.41歳)から有効な回答が得られた。IIEF-5スコアに基づくEDの重症度別分布は以下の通りであった。EDなしが37.39%、軽度EDが18.24%、軽度から中等度EDが27.36%、中等度から重度EDが17.02%であった。
この結果は、日本の若年男性においてEDが決して珍しい問題ではなく、一定の割合で発生していることを示している。また、軽度から中等度のEDが比較的多く報告されていることから、多くの人が自覚しながらも治療や対策を講じていない可能性が考えられる。
うつおよび不安に関しては、EDのない群とEDのある群の間で有意な差は認められなかった。一方で、生活の質(QOL)に関しては、EDのない群とEDのある群の間で有意な差が認められた。これらの結果は、日本の若年男性におけるEDの原因として、うつや不安以外の心理社会的要因が関与している可能性を示唆するとともに、EDがさまざまな側面で生活の質を低下させる可能性があることを示している。
若く健康な男性におけるEDの主な要因の一つとして、心理社会的要因が挙げられる。特に、パートナーとの関係性や性交時のプレッシャー(パフォーマンス不安)は、過度なストレスや自己評価の低下を引き起こし、それが自律神経やホルモンバランスに影響を与えることで、EDの発症リスクを高める可能性がある。
勃起不全は心疾患の警鐘となり得る
勃起不全(ED)は一般的に性的な健康の問題と考えられがちですが、最近の研究では、全身の健康状態を示す重要な指標でもあることが明らかになっています。EDは自信の喪失やパートナーとの関係に影響を及ぼすだけでなく、心血管疾患、糖尿病、肥満といった慢性疾患とも深く関連しています。さらに、うつ病や睡眠時無呼吸症候群とも共通のリスク要因を持っているため、単なる局所的な問題ではなく、深刻な健康問題の前兆となる可能性があるのです。
一般的に男性は女性よりも平均寿命が短く、とくに社会的に不利な状況にある人々の間ではその差がさらに顕著です。この健康格差の大きな要因の一つが、生活習慣病などの非感染性疾患(NCD:Non-Communicable Diseases)の高い発症率です。研究によると、男性の慢性疾患の約40%は、早期の予防やリスク管理によって回避または適切に管理できるとされています。しかし、多くの男性は健康診断や予防医療を受ける機会が少なく、その背景には健康に関する知識の不足、医療へのアクセスの難しさ、経済的な要因などが影響していると考えられます。

こうした問題に対処するための有望なアプローチの一つとして、EDやその他の泌尿器系の症状を、全身の健康状態を評価するきっかけとして活用する方法が注目されています。たとえば、下部尿路症状(LUTS:Lower Urinary Tract Symptoms)や夜間頻尿(夜間の頻繁な排尿)は、日常生活に支障をきたすだけでなく、深刻な健康問題の初期兆候となることがあります。特にEDや夜間頻尿は生活の質を著しく低下させるため、これらの症状があることで男性が医療機関を受診するきっかけになりやすいという利点があります。医療従事者がこれらの症状を手がかりに、より広範な健康チェックや予防医療へとつなげることができれば、慢性疾患の早期発見や管理が可能になります。
最近発表された研究では、このような症状のスクリーニング(早期発見)の重要性が改めて強調されています。この研究は、アデレード大学のゲイリー・ウィタート教授と、南オーストラリア州保健局(SA Health)のサム・タファリ博士が主導し、The Hospital Research Foundation Groupの資金提供を受けて実施されました。その結果、EDや夜間頻尿は心臓疾患、特に心筋梗塞のリスクと強く関連していることが示されました。ウィタート教授は、EDや夜間頻尿が単なる不便な症状にとどまらず、睡眠の質の低下やパートナーとの関係の悪化を引き起こし、生活の質を大きく損なうと指摘しています。さらに、適切な治療を受けないまま放置すると症状は悪化し、治療がより困難になる可能性があると述べています。

タファリ博士によると、夜間頻尿を経験する男性の約70%がEDも併発していることが分かっています。しかし、多くの男性はこうした症状の重要性を理解しておらず、医療機関への受診を先延ばしにしてしまう傾向があります。特に若年層では「自然に治るだろう」と考えがちであり、高齢の男性の場合は「加齢によるものだから仕方がない」と受け入れてしまうことが多いといいます。しかし、こうした認識の誤りが、早期診断や適切な治療の機会を逃す大きな要因となっているのです。
自然に治らないこともあります
勃起不全(Erectile Dysfunction, ED)は、血管系、神経系、内分泌系、心理的要因を含む多くの慢性疾患と共通するリスク因子を有している。生活習慣に関連する要因としては、肥満、脂質異常症、過度のアルコール摂取、喫煙、運動不足がEDの発症リスクを高めるとされる。また、高血圧、糖尿病、うつ病、閉塞性睡眠時無呼吸症候群(OSA)、心血管疾患といった慢性疾患もEDと強い関連があることが指摘されている。
体重過多または肥満の男性では、EDの発症リスクがそれぞれ1.5倍および3倍に増加する。喫煙者は非喫煙者と比較して1.5倍EDを発症しやすいことが報告されている。約2,500人のスペイン人男性を対象とした研究では、脂質異常症のある男性はEDの発症リスクが1.63倍高いことが示された。2016年に実施された系統的レビューでは、12万人以上のデータを分析した結果、高血圧がEDの有意なリスク因子であることが確認され、アジアではオッズ比1.46、アフリカでは3.35と地域によって差があることが報告された。

さらに、高血圧の重症度が増すほどEDの重症度も高まる傾向が認められた。糖尿病もEDの主要なリスク因子の一つであり、糖尿病の男性は非糖尿病の男性に比べて10~15年早くEDを発症する可能性が高い。また、血糖コントロール不良や大血管・微小血管の合併症がある場合、EDの発症頻度および重症度はさらに高まる。実際に、EDを有する男性の約40%が高血圧、42%が脂質異常症、20%が糖尿病を合併していると報告されている。
イギリスでの研究では、EDと診断された男性の70%以上が何らかの慢性疾患を有していることが明らかになった。年齢はEDのリスク因子としてよく挙げられるが、その影響は加齢そのものではなく、慢性疾患の増加や薬剤使用による影響である可能性が高い。実際、多くの高齢男性が勃起機能を維持していることが知られている。EDの頻度および重症度は健康状態と強く相関しており、例えば、重篤な疾患のない男性(Charlson Comorbidity Indexスコア0)のED有病率は45%であるのに対し、3つ以上の重篤な疾患を有する男性では99%に達する。

EDは心血管疾患との関連が特に強い。冠動脈疾患を有する男性の最大47%がEDを経験しており、EDの症状は心血管疾患の他の症状が現れる2~3年前、または心筋梗塞や脳卒中といった重大な心血管イベントが発生する3~5年前に出現することがあるとされる。さらに、重度のEDを有する男性は、心血管疾患の既往がなくても、虚血性心疾患による入院リスクが1.6倍、心不全による入院リスクが8倍に増加することが報告されている。
では、どう対処すべきか?
リスク因子や慢性疾患を適切に管理することは、ED(勃起不全)の発症リスクを低減するだけでなく、その改善や寛解をもたらす可能性があります。EDは血流や神経の働きに影響を受けるため、生活習慣や基礎疾患の管理が重要です。例えば、肥満の男性が減量を行うことで、半数以上が勃起機能の改善を経験したと報告されています。これは、体重を減らすことで血流が改善し、ホルモンバランスも整うためと考えられます。また、低強度(ウォーキングなど)・高強度(ジョギングや筋トレなど)のどちらの身体活動でも、EDリスクを20%以上低下させるとされています。運動は血管の健康を保ち、ホルモンの分泌を促すため、EDの予防・改善に役立ちます。

さらに、地中海式食事(オリーブオイルや魚、ナッツ、野菜を中心とした食事)がEDの発症リスクを抑えることが示されており、そのハザード比(発症リスクの指標)は0.82とされています。これは、地中海式食事が血流の改善や炎症の抑制に効果的であるためと考えられます。

血糖コントロールの改善については、糖尿病治療に用いられるメトホルミン、SGLT2阻害薬、GLP-1受容体作動薬といった薬剤がEDの改善と関連していることが報告されています。これは、これらの薬剤が血糖値を安定させるだけでなく、体重減少や心血管リスクの低減にも寄与するためと考えられます。また、高コレステロール血症(血中の悪玉コレステロールが高い状態)の治療としてのスタチン療法(コレステロールを下げる薬)は、勃起機能に対して小さいながらも統計的に有意な改善をもたらすことが示されています。同様に、高血圧の管理においては、アンジオテンシン受容体拮抗薬(ARB:血圧を下げる薬の一種)の使用が勃起機能に良好な影響を与えることが確認されています。
生活習慣の改善もEDのリスク低減に寄与します。例えば、禁煙をすることで血流が改善し、EDの回復が期待できます。また、アルコールの摂取を制限することも有効で、特にアルコールを控えた男性の約90%が3か月以内に勃起機能の回復を経験したと報告されています。これは、過度なアルコール摂取が神経系や血流に悪影響を及ぼすためです。さらに、閉塞性睡眠時無呼吸症候群(OSA:睡眠中に呼吸が一時的に止まる病気)の重症例に対して、持続陽圧呼吸療法(CPAP:鼻や口から空気を送り込む装置を使った治療)が勃起機能の向上に有効であるとされています。OSAは血中の酸素不足を引き起こし、血管や神経に悪影響を与えるため、治療がED改善につながると考えられます。

一方で、EDの寛解(症状がなくなること)の可能性は、失業者、中心性肥満(内臓脂肪型肥満)の男性、2型糖尿病または狭心症(心臓の血流が不足する病気)を持つ男性において低い傾向があります。これは、これらの要因が血管機能やホルモンバランスに悪影響を与えるためと考えられます。
ED治療の課題として、適切な医療の受診が健康リテラシーの低さ(健康に関する知識の不足)や医療提供者の対応によって妨げられることがあります。1,400人以上を対象とした調査では、65歳以上の男性にとってEDは4番目に重要な健康問題として認識されていました。しかし、オーストラリアのMen in Australia Telephone Survey(MATeS)のデータによると、40~49歳の男性の約50%、70歳以上の男性の約25%しかEDに関して医療機関を受診していませんでした。また、30,000人以上を対象とした多国籍調査では、EDを有する男性のうち治療を求めたのは30%に過ぎず、そのうち実際に治療を受けたのは半数程度にとどまりました。
近年、ED治療薬をオンラインで直接購入するケースが増加しており、2017年から2019年の間に直販型(DTC:Direct-to-Consumer)ウェブサイトのアクセス数は1,688%増加しました。しかし、このような方法では基礎疾患を見逃すリスクがあることが懸念されています。EDは心血管疾患の前兆である場合も多く、専門医による適切な診断が重要です。
このように、EDは単なる性機能障害ではなく、心血管疾患をはじめとするさまざまな慢性疾患の警鐘となり得る疾患です。そのため、EDの適切な管理と治療は、男性の健康全般にとって極めて重要であり、より広範な健康評価の一環として積極的に考慮されるべきです。
EDの症状がある場合は、基礎疾患の可能性を評価するために医療機関を受診してください。
引用文献
- “Before you go”’—Considering genitourinary symptoms as a sentinel indicator of the presence of, or risk for, chronic disorders in men. (2024). Journal of Men’s Health. https://doi.org/10.22514/jomh.2024.122
- Saito, J., Kumano, H., Ghazizadeh, M., Shimokawa, C., & Tanemura, H. (2023). Relationships between erectile dysfunction, depression, anxiety, and quality of life in young japanese men: A cross-sectional study. Journal of Psychosexual Health, 5(2), 77–83. https://doi.org/10.1177/26318318231181687











